Introducción:
Cualquier indicación de un acto quirúrgico provoca en el paciente y su entorno una situación de estrés físico y psicológico que no debe ser ignorado por el médico. Es por ello que deba ser altamente sopesada observando la factibilidad de alternativas a la cirugía. Igualmente debe ver qué beneficios para la salud se obtendrá y a costa de qué riesgos y consecuencias evitables e inevitables. Deberá elegir la mejor técnica posible y la vía de abordaje mejor para el paciente concreto y para la patología a tratar individualizando al máximo la decisión.
De todas las cirugías indicadas en ginecología, la histerectomía es una de las más frecuentes, concretamente ocupa el segundo lugar tras la cesárea. Solo en Estados Unidos se calculan que cada año se practican alrededor de 600000 histerectomías y en España alrededor de 50000. Es una intervención que tiene grandes variabilidades en los diversos aspectos que la rodean: las indicaciones de la misma, el uso de alternativas, el tipo de técnica a emplear, la vía de abordaje, la posibilidad de práctica de cirugías accesorias en el mismo acto, etcétera…
Al programar una histerectomía debemos estar preparados para responder una larga lista de preguntas posibles que nos plantearán las pacientes y que, si están informadas o buscan en internet, no dudarán en hacerlo (fig. 1).

Historia:
Los primeros datos encontrados fueron sobre la histerectomía de tipo vaginal, en el siglo V a.C. Posteriormente, se hallaron más registros de casos únicos como son en el siglo II d.C. por Sorano de Efeso, en el año 1517 d.C por el italiano Jacopo Berengario de Capri y en 1560 por Andrea dellaCroce de España.
En 1600 fueron recopilados y publicados 26 casos de histerectomías vaginales por Schenck de Grabenberg. Entre 1800 y 1816 Baudelocque llevó a cabo 23 histerectomías en Francia
En 1810 Wrisberg recomendó la histerectomía vaginal por cáncer de útero presentando un trabajo a la Academia Real de Medicina de Viena.
Otros autores pioneros del siglo XIX en esta intervención fueron Langenbeck, Recamier, Herman y Werneberg, Czerny, Billroth, Mikuliez, Schroeder, Kicher, Teuffel y Spencer Wells.
En sus comienzos la histerectomía abdominal se pensaba inaceptable por ciertos médicos como James Jonson, director del London Medico-Chirurgical Review, quien declaró en 1825:
“Nosotros consideramos que la extirpación del útero no asociado con protrusión o inversión previas representa una de las operaciones más crueles e impracticables concebidas o ejecutadas por el hombre. No es nuestra intención desalentar intervenciones quirúrgicas audaces y novedosas, pero existe un límite que sería imprudente sobrepasar.” (Citado por Thompson, 1993).
Sin embargo ese mismo año, Langenbeck fue el primero en intentar extraer un útero con cáncer cervical por ésta vía; después le siguieron Charles Clay en 1843, A.M. Heath y John Bellinger en 1846 siendo la hemorragia la causa principal de muerte en todos los casos. Fue Walter Burham quien logró efectuar la primera histerectomía abdominal exitosa en 1853.
En 1850 se empieza a ligar la arteria uterina por Health en Manchester. Y en 1864 se generaliza ese modo de controlar la hemorragia gracias a un artículo publicado por Koeberle.
A principios de 1900 la tasa de mortalidad se redujo a menos del 1% y la histerectomía comenzó a ser una opción para el tratamiento de enfermedades y síntomas ginecológicos.
El posterior desarrollo de esta intervención como casi todas las técnicas quirúrgicas fueron de la mano de los avances tecnológicos y científicos y en especial los relacionados con el conocimiento anatómico, la asepsia-antisepsia, la antibioterapia y el control del dolor de la mano del desarrollo de la anestesiología.
¿Qué es una histerectomía?
El término histerectomía (del griego ὑστέρα hystera «útero» y εκτομία ektomia «sacar por corte») se refiere al acto quirúrgico encaminado a la extirpación del útero (o matriz). Aunque el concepto es simple hay diversas variedades del mismo que da origen a los diversos tipos de histerectomía, que se repasarán más abajo.
¿Porqué se indica una histerectomía?
A continuación analizamos las consideraciones básicas a tener en cuenta en las diversas circunstancias clínicas en las que se indica una histerectomía así como las alternativas terapéuticas que siempre se deben tener en cuenta. Además veremos que la histerectomía reporta beneficios no quirúrgicos a la mujer.
Consideraciones básicas a la indicación:
Las siguientes consideraciones son básicas a tener en cuenta a la hora de indicar una histerectomía:
- Es un órgano asiento de patologías
- subsidiarias de cirugía
- subsidiarias de tratamientos médicos
- subsidiarias de tratamientos mixtos
- no subsidiarias de tratamientos (expectantes)
- Es un órgano no imprescindible para la vida
- Es un órgano imprescindible para la reproducción
- Tiene un impacto psicológico según la edad…¿mutilación?
En la siguiente tabla (tabla 1) se resumen las indicaciones posibles de histerectomía:
| ENFERMEDAD BENIGNA (90%) | ENFERMEDAD MALIGNA (9%) | INDICACIONES OBSTÉTRICAS (1 %) |
| • leiomiomas (30-45 %)
• sangrado menstrual excesivo • prolapso de órganos pélvicos • endometriosis • adenomiosis • enf. inflamatoria pélvica • dolor pélvico crónico • dismenorrea • neoplasias intraepitelial cervical • hiperplasia endometrial atípica |
• cáncer cervical
• cáncer endometrial • cáncer ovárico • cáncer de trompas de Falopio • tumores trofoblásticos del embarazo • cáncer del recto o la vejiga con compromiso genital |
• ruptura uterina
• hemorragia puerperal • placenta acreta • endometritis sin respuesta al tratamiento médico • embarazo ectópico cornual o cervical • complicaciones del aborto |
Circunstancias de la indicación:
También ha de tenerse en cuenta las circunstancias de la indicación, a saber:
- EMERGENCIA:
- Ejemplo: hemorragia uterina excesiva con compromiso vital
- PROGRAMADA:
- Decisión hecha de acuerdo mutuo entre la MUJER Y SU GINECÓLOGO desde la consulta ambulatoria o desde la hospitalización.
- Las BASES DEL ACUERDO o puntos a tener en cuenta son:
- Discapacidad funcional a solucionar: INDICACIÓN
- Plan reproductivo de la mujer
- Respuesta a tratamientos médicos anteriores
- Discusión de alternativas
- Percepción de los riesgos del procedimiento individualizados en relación a las expectativas de beneficio
- Vía de abordaje individualizada
- Si puede hacerse subtotal (Descartar contraindicaciones, información veraz a la paciente de beneficios, alternativas y riesgos, así como de la imperiosa necesidad de continuar con revisiones citológicas.
- si se conservarán o no los ovarios y trompas
- Duración de la hospitalización prevista y tiempo de retorno a la vida habitual
- OBTENCIÓN DEL CONSENTIMIENTO INFORMADO
Resultados no puramente quirúrgicos:
Hay que discutir los resultados no puramente quirúrgicos con la paciente, como los expresados en los siguientes puntos:
- Alivio de síntomas: el 91 % consiguen mejoría en las indicaciones de cirugía:
- sangrado vaginal, dolor abdominal o pélvico, limitación de actividad, astenia, insomnio, incontinencia urinaria y prolapso vaginal
- Función sexual: no empeora, si acaso mejora al mejorar la calidad de vida.
- Satisfacción general de la paciente: solo el 1 % se muestra insatisfecha tras la cirugía
- Adelanto de la menopausia por decremento de la reserva ovárica
Alternativas no quirúrgicas a la histerectomía:
Es fundamental tener en cuenta siempre las posibles alternativas no quirúrgicas a la histerectomía tales como las que se expresan a continuación según la indicación:
- Leiomioma sintomático:
- Uso de Ulipristal (Esmya®), Embolización, miomectomía, histeroscopia quirúrgica, tratamiento con ultrasonidos, tratamiento con radiofrecuencia…
- Dolor pélvico:
- Tratamientos en clínicas del dolor con pautas especializadas
- Menorragias:
- Ablación endometrial mediante histeroresectoscopia, balón térmico,…
- Endometriosis:
- Análogos de la GnRH, gestángenos, anovuladores….
- Hiperplasias endometriales:
- Uso de DIU-Levonorgestrel, gestágenos vía oral o im.
- Conización en caso de CIN alto grado.
- ….
Tipos de histerectomía:
Atendiendo a la radicalidad de la extirpación existen básicamente tres tipos de histerectomías (fig.2):
- Histerectomía subtotal, parcial o supracervical: en la misma se extirpa el cuerpo uterino conservándose el cérvix.
- Histerectomía total: Se extirpa cuerpo y cuello uterino.
- Más salpinguectomía (uni o bilateral).
- Más salpingooforectomía (uni o bilateral).
- Histerectomía radical: Se extirpa cuerpo, cuello y parametrios.
- Clasificación de Piver-Rutledge-Smith:
La Histerectomía radical tiene varios tipos según la radicalidad que se efectúe en la exéresis de los parametrios o tejidos circundantes al útero. Tradicionalmente se ha usado la clasificación de PIVER, que se espresa en la siguiente tabla 2:
| CLASE | DESCRIPCIÓN | INDICACIÓN |
| I | Histerectomía extrafascial con resección de cúpula vaginal |
Displasiasevera Carcinoma in situ HGSIL(High grade squamous intraepithelial lesion) (NIC III Bethesda) Carcinoma microinvasor IA1 |
| II | Histerectomía moderadamente ampliada (histerectomía radical modificada) con resección de la mitad de los ligamentos utero- sacros y cardinales en ambos lados y resección del tercio superior de la vagina | Carcinoma microinvasor IA2 |
| III | Histerectomía con resección total de los ligamentos utero-sacros y cardinales en ambos lados, resección de la mitad superior de la vagina y linfa- denectomía pélvica. Biopsia de ganglios paraaórticos y paracavales (histerectomía radical) |
Bordes de cono cervical desconocidos Etapas IB y IIA |
| IV | Lo mismo que en la clase III con resección de todos los tejidos periureterales. Resección amplia de paracolpos. Ligadura de la arteria vesical superior |
Recurrencia del tumor pero es posible conservar la vejiga |
| V | Lo mismo que la Clase IV y resección de la porción ureteral afectada y/o de la porción vesical afectada y ureteroneocistostomía | Recurrencia con tumor en uréter distal o en vejiga |
Fuente: Piver MS, Rutledge FN, Smith JP. Five classes of extended hysterectomy for women with cervical cancer. ObstetGynecol 1974;44:265.
Los inconvenientes achacados a esta clasificación son los siguientes:
- No toma en cuenta la preservacion de nervios.
- Aplica solamente para cirugia abierta.
- Clase 1 no es radical.
- Clase III y IV no estan claramente definidas.
- Clase V es obsoleta.
2. Clasificación de Querleu-Morrow (2008):
Esta clasificación está avalada por autores como El Dr. Cibula, Dr. Abu-Rustum, Dr. Benedetti-Panicci, Dr. C. Kohler, Dr. Raspagliesi, Dr. D Querleu y Dr. C.P Morrow, que forman parte de instituciones como Memorial Sloan-Kettering, Instituto Nacional del Tumor en Milan, Escuela de medicina Charite en Alemania, entre otras.
Esta nueva clasificacion ya se toma como referencia principal en la NCCN de Cancer de Cuello Uterino del 2015.
| TIPO | TÉCNICA | OBSERVACIONES | |
| Tipo A | Histerectomia extrafascial, garantizando la remocion del tejido pericervical hasta la cupula vaginal | El ureter no necesita ser destechado y no hay reseccion del parametrio. El plexo hipogastrio por lo tanto se conserva. | |
| TIPO B | se reseca aproximadamente 1 – 1.5 cm del parametrio lateral, 2 cms parametrio dorsal y en sentido longitudinal el limite inferior corte vaginal, sin sobrepasar el curso del ureter.
|
El plexo hipogastrico se preserva, el ureter se diseca desde el cervix, | |
| TIPO C | remocion total del parametrio | TIPO C1 | TIPO C2 |
| CON preservacion del nervio hipogastrico inferior | SIN preservacion del nervio hipogastrico inferior | ||
| TIPO D | Remoción total del parametrio MÁS ligadura y reseccion de la arteria y vena iliaca interna, con sus ramas, incluyendo la A. Glutea, Pudenda interna y vasos obturadores | ||
Fuente: 1. Cibula D, Abu-Rustum N, Benedetti-Panici, Kohler C, Raspagliesi F, Querleu D, Morrow C. New classification system of radical hysterectomy: Enphasis on a three-dimensional anatomic template for parametrial resection. Gynecol Oncol 2011; 122: 264-268.; 2. Querleu D., Morrow C. Casification of radical hysterectomy. Lancet, 2008; 297-303.
Tipos de histerectomía
El tipo de histerectomía a realizar viene condicionado por la indicación básica y los deseos de la paciente aunque con influencia de las preferencias del cirujano.
En general debe ser total, es decir, con exéresis del cuello uterino, a no ser que la paciente con la adecuada información decida conservar el cérvix. Por ello es conveniente conocer lo que dice la evidencia científica acerca de la histerectomía supracervical, técnica tenida como menor durante mucho tiempo y que se reavivó su uso en épocas recientes aún sin que la evidencia la respaldara.
Histerectomía total versus histerectomía subtotal
La Histerectomía total fue el estándar para extirpar el utero desde 1929 (Richardson). En los años 70 con la difusión de los programas de cribado del cáncer de cérvix y la consecuente disminución de su incidencia se reavivó el debate sobre la conveniencia de dejar in situ el cérvix cuando se hacía una histerectomía.
Las posibles ventajas de la Histerectomía subtotal serían
- menor morbilidad perioperatoria
- menor agresión neuroanatómica
- menores disfunciones urinarias
- menores disfunciones intestinales
- menores disfunciones sexuales
Hay tres verdades básicas:
- El 95 % de las indicaciones de histerectomía no requieren la extirpación del cuello uterino
- Pero No hay razones médicas o quirúrgicas para conservar el cérvix uterino si es facilmente extirpable con el cuerpo uterino
- La única contraindicación absoluta para de la ht subtotal o supracervical: enfermedad maligna o premaligna del cérvix o cuerpo uterino
Por tanto un primer punto hay que tener en cuenta: Se deberán descartar previamente las contraindicaciones absolutas o relativas…
- contraindicación absoluta: presencia de enfermedad maligna o premaligna en el cuerpo o cérvix uterino
- contraindicación relativa: La endometriosis profunda y extensa
En base a los datos de la literatura más reciente se llega a las siguientes conclusiones generales (Lethaby et al. Cochrane Data- base of Systematic Reviews 2012;4:CD004993 y Gimbel Acta Obstet Gynecol 2007;86:133–44) en base a una revisión entre los años 1966-2011, de un número de 17 trabajos randomizados y 15 estudios observacionales:
- No hay diferencias significativas a los 9 años de la cirugía en cuanto a:
- calidad de vida
- disfunciones urinarias, intestinales o sexuales
- prolapsos de órganos
- tasas de complicaciones intraoperatorias
- recuperación postquirúrgica
- tasa de readmisiones
- alivio de síntomas posthisterectomía
- Se observa los siguientes eventos:
- persistencia de sangrado catamenial: 13 % de mujeres
- Un porcentaje de mujeres con citología normal antes de la hst la tuvieron positiva en el seguimiento
- Beneficios de la hst:
- tiempo de cirugia más corto: 11 minutos
- menor pérdida de sangre (57 ml)
- Menor retención urinaria
- no hay diferencias en las tasas de transfusiones
- menor fiebre postoperatoria (8 vs 14 %) pero la diferencia de fiebre postoperatoria desaparece cuando se aplica una estricta profilaxis antibiótica en la cirugía (lo€fgren et al. acta obstet gynecol 2004;83:1202–7)
- menor retención urinaria
Los problemas relacionados con el muñón restante, por lo tanto, no son pocos
- persistencia del sangrado (13 %)
- patología cervical persistente o sobrevenida
- alta persistencia de dispareunia si el cérvix se conserva
- El 23 % de las pacientes necesitarán traquelectomía
- necesidad de continuación del cribado cervical: Las mujeres tienen una falsa sensación de seguridad y muchas dejan de cribarse.
- aumento del gasto sanitario consecuente
Sabemos como se dice más arriba que la histerectomía subtotal es menos compleja técnicamente y por tanto asequible para cualquier ginecólogo sin aumento de la morbimortalidad
Aunque debemos preguntarnos siempre siguiendo a Ayman:
¿Deberíamos indicar una determinada técnica quirúrgica sin ventajas clínicas demostradas como alternativa a otra mejor para la paciente solo por que es màs cómoda para el cirujano o porque éste no esté preparado para efectuarla?
Por ello El American Congress of Obstetricians and Gynecologists (ACOG) establece que la histerectomía subtotal no debería de ser recomendada por ginecológos como superior a la histerectomía total para condiciones benignas (Committee Opinion 388, Obstet Gynecol 2007;110:1215–7; reaffirmed 2010)
Vía de abordaje:
Hoy en día las histerectomías pueden efectuarse por las diversas vías de abordaje que dan lugar a una nueva clasificación de la técnica. Estas son las siguientes:
- Histerectomía abdominal: En la misma se efectúa por laparotomía media o transversa.
- Total
- Subtotal
- Radical
- Histerectomía vaginal: El abordaje al órgano se hace por vía vaginal.
- Total
- Radical
- Histerectomía laparoscópica: El abordaje se hace mediante punciones laparoscópicas.
- Total
- Subtotal
- Radical
- Histerectomía vaginal asistida por laparoscopia: En la misma se hace un abordaje mixto usando la vía laparoscópica para los pedículos superiores y la vía vaginal para los inferiores.
- Total
- Subtotal
- Radical
- Histerectomía robótica: En la misma se usa el robot para realizar la cirugía.
Exceptuando la histerectomía abdominal por laparotomía las demás son consideradas como CIRUGÍAS DE MÍNIMA INVASIÓN.
La siguiente tabla (Tabla 3) resume el estado actual de las vías de abordaje utilizadas en el mundo, aunque se detecta un aumento progresivo del uso de las cirugías de mínima invasión (fig.3):
| DATOS EN % | ABDOMINAL | VAGINAL | LAPAROSCÓPICA |
| EE.UU. NACIONAL |
63 |
29 |
12 |
| INGLATERRA |
71 |
25 |
4 |
| AUSTRALIA |
40 |
45 |
15 |
| DINAMARCA |
80 |
14 |
6 |
| FINLANDIA |
58 |
18 |
24 |
| ESPAÑA (DATOS HVN) |
68 |
25 |
9 |
¿Qué consideraciones hay que tener en cuenta para elegir la vía de abordaje?
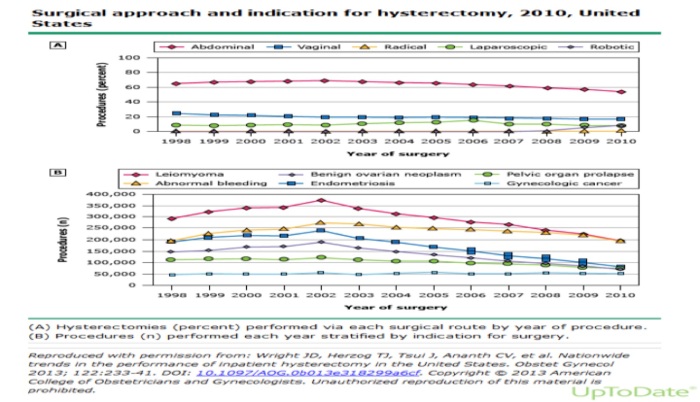
fig. 3: Tendencias de uso de las distintas vías de abordaje para histerectomía.
- CONSIDERACIONES QUIRÚRGICAS
- extensión de la patología
- riesgo/beneficio de la ruta escogida
- necesidad de procedimientos adicionales
- preferencias de la paciente
- competencia del cirujano, preferencias
- apoyos institucionales disponibles
- coste-eficiencia de la técnica
En 2015 se publica una revisión Cochrane y metanálisis de más de 47 estudios con más de 5000 mujeres comparando las diversas vías de abordaje. Las conclusiones fueron las siguientes (Aarts JWM, Nieboer TE, Johnson N, Tavender E, Garry R, Mol BJ, Kluivers KB. Surgical approach to hysterectomy for benign gynaecological disease. Cochrane Database of Systematic Reviews 2015, Issue 8. Art. No.: CD003677. DOI: 10.1002/14651858.CD003677.pub5):
- Histerectomía vaginal comparada con la abdominal:
- Más corta hospitalización
- Más rápida vuelta a la vida normal
- Menos complicaciones infecciosas o fiebre postoperatoria.
- Histerectomía laparoscópica comparada con la abdominal:
- Menos pérdida de sangre
- Más corta estancia hospitalaria
- Más rápido retorno a la vida normal
- Menos complicaciones infecciosas o fiebre
- Mayor tiempo de cirugía
- Más frecuencia de lesiones tracto urinario
- Histerectomía laparoscópica comparada con la vaginal
- Similares resultados excepto…
- Mayor tiempo quirúrgico en las Histerectomías laparoscópìcas.
- Histerectomía laparoscópica comparada con la vaginal asistida por laparoscopia:
- Similares resultados excepto…
- Mayor tiempo quirúrgico en las Histerectomías laparoscópìcas.
Por lo tanto hay 3 poderosas razones para decantarse siempre que se pueda por la mínima invasión:
- Más rápido retorno a la actividad normal,
- Menores episodios febriles o infecciones
- Más corta estancia hospitalaria
Pero influye poderosamente en la elección de la vía las preferencias del cirujano que se derivan de su escuela y preparación fundamentalmente. Pero hay infinidad de artículos que demuestran que con un adecuado aprendizaje y programa basado en guías clínicas se pueden aumentar la proporción de cirugías de mínima invasión en poco tiempo en cualquier institución. Se puede pasar a efectuar el 90 % de las histerectomías por VIA VAGINAL Y de una proporción via abdominal/vaginal de 3:1 a 1:11. (J.GALE ET AL.: increasing MIHysterectomy. A canadian Academic Health Centre experiencie. J. Obstet Gynaecol Can 2016; 38(2):141-146 y SANEI-MOGHADDAM ET AL. Changes in hysterectomy trends after the implementation of a clinical pathway. Obstet Gynecol. 2016 Jan; 127(1):139-47)
La histerectomía abdominal históricamente se ha indicado si se necesita exploración abdominal o si hay dificultades de acceso por vía vaginal, pero hay actualmente cambios en las indicaciones tradicionales, eliminándose progresivamente los antiguos inconvenientes invocados para evitar la vía vaginal. Los siguientes puntos se han demostrado no válidos para contraindicar la vía vaginal:
- Poca Movilidad uterina (Varma, R. Tahsee, S. Lokugamage, AU, Kunde, D. Vaginal route as the norm when planning hysterectomy por benign conditions: change in practice Obstet Gynecol 2001; 97:613)
- estudio prospectivo
- pacientes con indicación quirúrgica por patología benigna sin prolapso
- 97 ht abdominal y 175 ht vaginales, sin diferencias entre las características de las pacientes incluidas
- la frecuencia de complicaciones fue baja y similar en ambos grupos.
-
- Tamaño uterino excesivo: Uso de técnicas de morcelación.
(SIZZI, O. Paparella, P. Bonito, C. Et al.Laparoscopic assistance after vaginal hysterectomy and unsuccessful access tothe ovaries or failed uterine mobilization: changing trends. JSLS 2004; 8:339)- estudio prospectivo; 204 mujeres con mioma uterino con entre 280 y 2000 grs sin prolapso vaginal
- morcelación vaginal efectuada en todos los casos
- 4 pacientes reconvertidas a laparoscopia, de las que 2 terminaron en laparotomía
- la anexectomía fue exitosa en el 91 % de las pacientes en las que estuvo indicada
- conclusión: el excesivo peso uterino como criterio de exclusión de la ht vaginal no es valido.
- Tamaño uterino excesivo: Uso de técnicas de morcelación.
- Presencia de cesárea previa: (SHETH, SS; MALPANI, AN. Vaginal hysterectomy fllowing previous cesarean section Int J Gynaecol Obstet 1995; 50:165.)
- estudio retrospectivo de ht vaginales comparando 220 mujeres con cesarea previa con 200 sin cirugía pélvica previa
- solo 3 de 220 paciene tuvieron un trauma urológico inadvertido intraoperatoriamente
- factores que favorecen la vía vagina: solo 1 cesarea previa, utero movible, parto vaginal previo, utero menor a 10-12 sems gestación y ausencia de patología vaginal
- el antecedente de infección postoperatoria tras cesárea fue un factor no favorable al exito de la histerectomía vaginal por las adherencias generadas entre vejiga y cérvix
- Nuliparidad (AGOSTINI, A; Bretelle, F, Cravello, L et al: Vaginal hysterectomy nulliparous women without prolapse: a prospective comparative study. BJOG 2003; 110:515)
- estudio prospectivo de ht vaginales comparando 52 mujeres nulíparas con 293 multíparas
- el tiempo operatorio fue significativamente más largo en nulíparas (95 vs 85 minutos)
- éxito de la via vaginal: 50/52 en nulíparas; 292/293 en multíparas
- OBESIDAD (Isik-Akbay, EF, et al: Hysterectomy en obese women: a comparison of abdominal and vagina routes. Obstetr gynecol 2004; 104:710)
- la exposición del campo operatoria puede ser más difícil en obesas tanto en la vía abdominal como en la vaginal
- la vía vaginal tiene en mujeres obesas mejos morbilidad que la vía abdominal
- NECESIDAD DE ANEXECTOMÍA (Davies, A et al: A prospective study to evaluate oophorectomy at the time of vaginal hysterectomy BJOG 1996; 103: 915)
- múltiples ensayos clínicos han demostrado que más del 95 % de los ovarios pueden ser extirpados por vía vaginal con o sin asistencia laparoscópica
- Necesidad de prácticar de anexectomía: La vía de abordaje no debe condicionar la realización o no de anexectomía. Siempre está el recurso de la asistencia laparoscópica para la extirpación de los ovarios. La anexectomía debe indicarse en base a las siguientes 3 consideraciones:
- preferencias de la paciente
- factores de riesgo
- edad de la paciente
Guía práctica de elección de la vía de histerectomía (fig 4):

Fig.4: Guía práctica de elección de la vía de histerectomía.
- 1º: HISTERECTOMÍA VAGINAL
- mas ventajas
- menos complicaciones
- 2ºHISTERECTOMÍA LAPAROSCÓPICA
- acceso vaginal limitado
- útero con excesiva poca movilidad
- tamaño uterino excesivo (>16 sems. gest)
- sospecha de adherencias mayores
- deseos de ht supracervical
- single-port laparoscopy:
- solo por razones cosméticas
- 3º HISTERECTOMÍA POR LAPAROTOMÍA
- escasas indicaciones (poco eficiente)
- enfermedad cardiopulmonar con intolerancia al incremento de la presión intraabdominal
- sospecha de enfermedad maligna con contraindicación a la morcelación
- escasas indicaciones (poco eficiente)
- 4º HISTERECTOMÍA ROBÓTICA (imagen 3d, mejor ergonomía, rapida y fácil curva de aprendizaje PERO no se tiene tacto, el coste es excesivo y requiere entrenamiento quirúrgico)
- OBESAS
- GRANDES ADHERENCIAS
CONCLUSIÓN FINAL:
En base a las evidencias disponibles la vía de abordaje de primera elección para histerectomía por causa benigna es la vaginal, aunque la laparoscópica se admite como alternativas. Son pocas las indicaciones de la vía abdominal actualmente. Citando a Richter podemos decir que
“…Cuando se hace una histerectomía vaginal, se hace una intervención : la histerectomía. Cuando se hace una histerectomía abdominal se hacen dos intervenciones: una laparotomía y una histerectomía…”
BIBLIOGRAFÍA
- Piver MS, Rutledge FN, Smith JP. Five classes of extended hysterectomy for women with cervical cancer. ObstetGynecol 1974;44:265.
- Cibula D, Abu-Rustum N, Benedetti-Panici, Kohler C, Raspagliesi F, Querleu D, Morrow C. New classification system of radical hysterectomy: Enphasis on a three-dimensional anatomic template for parametrial resection. Gynecol Oncol 2011; 122: 264-268.
- Querleu D., Morrow C. Casification of radical hysterectomy. Lancet, 2008; 297-303.
- Ewies, Ayman A A. Conserving the cervix at hysterectomy has no clinical benefit. For: subtotal hysterectomy has no clinical benefit over total hysterectomy BJOG : an international journal of obstetrics and gynaecology, 05/2015, Volumen 122, Número 6)
- Lethaby et al. Cochrane Data- base of Systematic Reviews 2012;4:CD004993
- Gimbel Acta Obstet Gynecol 2007;86:133–44
- ACOG: Committee Opinion 388, Obstet Gynecol 2007;110:1215–7; reaffirmed 2010
- Aarts JWM, Nieboer TE, Johnson N, Tavender E, Garry R, Mol BJ, Kluivers KB. Surgical approach to hysterectomy for benign gynaecological disease. Cochrane Database of Systematic Reviews 2015, Issue 8. Art. No.: CD003677. DOI: 10.1002/14651858.CD003677.pub5.
- Gale et al.: increasing MIHysterectomy. A canadian Academic Health Centre experiencie. J. Obstet Gynaecol Can 2016; 38(2):141-146
- Sanei-moghaddam et al. Changes in hysterectomy trends after the implementation of a clinical pathway. Obstet Gynecol. 2016 Jan; 127(1):139-47
- Varma, R. Tahsee, S. Lokugamage, AU, Kunde, D. Vaginal route as the norm when planning hysterectomy por benign conditions: change in practice Obstet Gynecol 2001; 97:613
- Sizzi, o. Paparella, P. Bonito, C. Et al.Laparoscopic assistance after vaginal hysterectomy and unsuccessful access tothe ovaries or failed uterine mobilization: changing trends. JSLS 2004; 8:339
- Agostini, A; Bretelle, F, Cravello, L et al: Vaginal hysterectomy nulliparous women without prolapse: a prospective comparative study. BJOG 2003; 110:515
- Isik-Akbay, EF, et al: Hysterectomy en obese women: a comparison of abdominal and vagina routes. Obstetr gynecol 2004; 104:710
- Davies, A et al: A prospective study to evaluate oophorectomy at the time of vaginal hysterectomy BJOG 1996; 103: 915
- Lea Laird Andersen, Lars Mikael Alling Møller & Helga Margrethe Gimbel. Low adherence to cervical cancer screening after subtotal hysterectomy. 2015 Dan Med J 62/12
- Andersen LL1, Ottesen B2, Alling Møller LM3, Gluud C4, Tabor A5, Zobbe V5, Hoffmann E3, Gimbel HM6; Danish Hysterectomy Trial Group.. Subtotal versus total abdominal hysterectomy: randomized clinical trial with 14-year questionnaire follow-up. Am J Obstet Gynecol.2015 Jun;212(6):758.
[…] Origen: LA HISTERECTOMÍA: EVIDENCIAS PARA ELEGIR LA VÍA DE ABORDAJE […]
Me gustaMe gusta